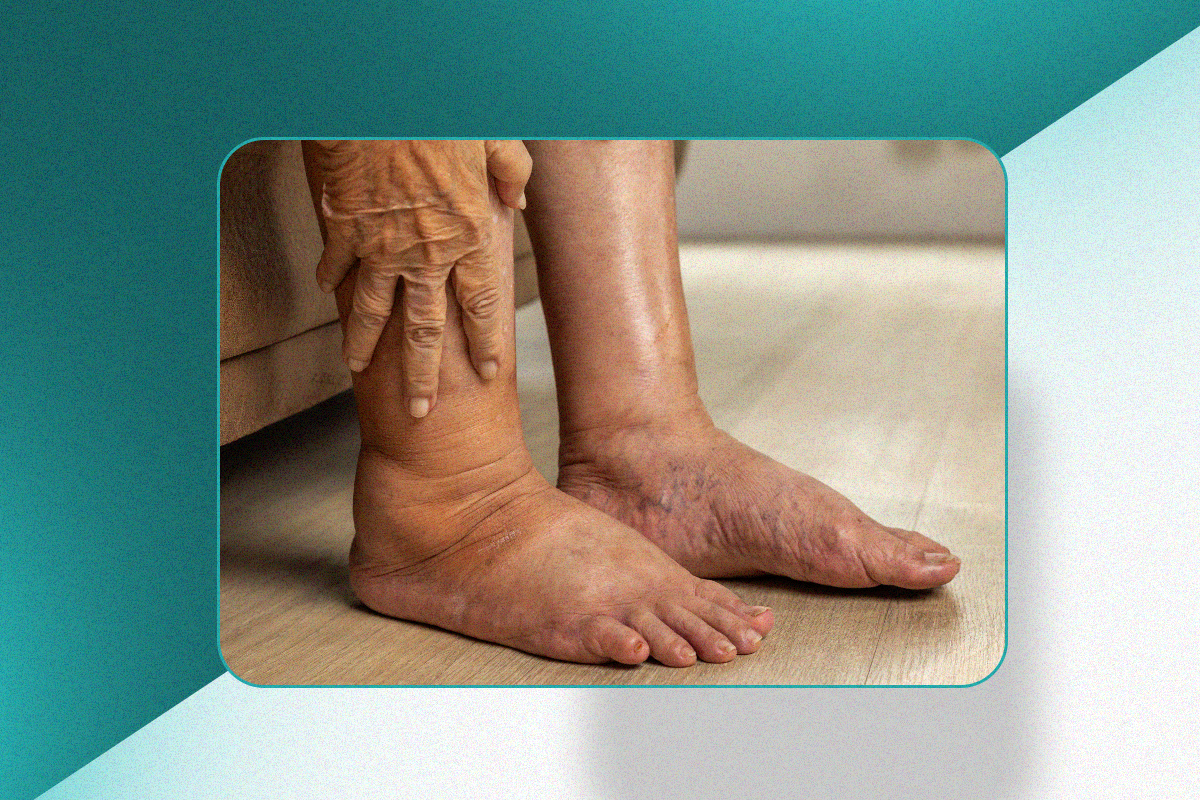
Pé diabético é uma das complicações mais relevantes do diabetes, especialmente por causa do risco de obstrução dos vasos sanguíneos que irrigam os pés.
Essa redução da circulação, conhecida como doença arterial periférica, compromete a chegada de sangue às extremidades e pode ser crítica a ponto de ameaçar a cicatrização de feridas e até a viabilidade do membro.
Nos estágios iniciais, o paciente pode apresentar dor ao caminhar (claudicação intermitente).
Com a evolução, a dor surge até mesmo em repouso. Quando há feridas, a cicatrização tende a falhar, aumentando o risco de infecção e de amputação.
Nesses casos, a avaliação vascular deve ser urgente para identificar a necessidade de revascularização, associada a outros tratamentos como desbridamento (limpeza cirúrgica), antibióticos e vasodilatadores.
ASSISTA: Pé Diabético: O que você precisa saber para cuidar melhor!
O que é revascularização no pé diabético?
A revascularização é o processo de restabelecer o fluxo de sangue para um tecido que está recebendo circulação insuficiente.
Isso pode ser feito por técnicas cirúrgicas tradicionais, como a ponte de safena, ou por técnicas endovasculares modernas (cateterismo).
Esses métodos tendem a devolver sangue à região comprometida, permitindo cicatrização, alívio da dor e prevenção de amputações.
Objetivos da revascularização
- Restaurar fluxo arterial suficiente para permitir a cicatrização da úlcera;
- Aliviar dor isquêmica e evitar amputação maior.
- Melhorar a qualidade de vida e reduzir infecções secundárias.
Entenda as técnicas mais utilizadas
1) Revascularização endovascular (minimamente invasiva): a mais utilizada atualmente
A técnica endovascular permite dilatar e remodelar vasos sanguíneos com diferentes dispositivos:
- Cateter-balão: inclui modelos como scoring-balloon, balão farmacológico e balão de litotripsia.
- Stents: indicados quando as placas são mais resistentes, mantendo o vaso aberto.
- Aterectomia e trombectomia mecânica: dispositivos que removem placas de gordura ou coágulos.
Esses procedimentos têm se mostrado fundamentais no pé diabético, inclusive com intervenções diretas nas pequenas artérias do pé.
Vantagens:
- Menor trauma (via única punção).
- Alta taxa de sucesso imediato.
- Menor tempo de internação e recuperação.
- Retorno mais rápido às atividades.
Riscos:
- Sangramentos leves na virilha.
- Reestenose (fechamento da área tratada).
- Raro risco de perfuração arterial.
Estudos recentes mostram que a revascularização endovascular oferece resultados comparáveis aos da cirurgia tradicional em muitos cenários.
2) Revascularização aberta (cirúrgica)
Indicação:
- Doença extensa.
- Vasos muito calcificados.
- Múltiplas falhas endovasculares prévias.
Áreas como a virilha e o joelho não respondem bem ao uso de stents, tornando a cirurgia mais adequada nesses casos.
Pontos importantes:
- A indicação depende da condição clínica e da anatomia do paciente.
- Alguns estudos mostram maior durabilidade em determinados perfis.
- Porém, há maior risco cirúrgico, maior tempo de internação e recuperação e mais complicações perioperatórias.
3) Abordagem híbrida
Combina angioplastia com cirurgia (endarterectomia ou pequeno bypass), muitas vezes na mesma sessão.
É útil em anatomias complexas e tem se mostrado eficiente em centros especializados.
Recuperação e pós-operatório
Pós-operatório endovascular
- Retorno rápido às atividades;
- Controle de feridas e uso de antiplaquetários (aspirina + clopidogrel);
- Monitorização da cicatrização com exames como TcPO₂ e pressão no pé.
Pós-operatório cirúrgico
- Internação mais prolongada;
- Cuidados com a ferida operatória e risco maior de infecção;
- Atenção ao funcionamento renal e cardiorrespiratório.
Seguimento
Reavaliação clínica e exames periódicos ajudam a identificar reestenose ou necessidade de nova intervenção.
O sucesso é medido pela cicatrização e pela prevenção de amputações.
ASSISTA TAMBÉM: Você tem diabetes? Então precisa saber disso sobre o pé diabético!
Riscos e resultados esperados
A revascularização no pé diabético aumenta consideravelmente as chances de cicatrização e reduz o risco de amputação maior. Porém, o sucesso depende também de:
- Controle glicêmico rigoroso;
- Tratamento adequado da infecção;
- Cuidados locais com a ferida;
- Acompanhamento multidisciplinar.
Decisões individualizadas são essenciais, especialmente em pacientes com múltiplas comorbidades.
Conclusão
Se você tem diabetes e apresenta feridas que não cicatrizam ou sintomas de isquemia (dor ao caminhar, extremidades frias), procure rapidamente um especialista vascular.
A maioria dos pacientes se beneficia de alguma forma de revascularização, principalmente as técnicas endovasculares, que oferecem recuperação mais rápida e menor risco imediato.
Em alguns casos, a cirurgia aberta ainda é necessária. O resultado final depende diretamente do controle do diabetes e dos cuidados locais. Saiba mais sobre as técnicas!
–
Dr. Marcelo Giusti
Especialista em Cirurgia Vascular e Endovascular
Radiologia Intervencionista
(11) 997697817
Rua Domingos de Morais, 2781 – 8º andar, sala 804 – Vila Mariana – São Paulo